Imunitate scăzută, durere în partea superioară a abdomenului, balonare sau senzația de plenitudine chiar și după cantități mici de mâncare, greață, vărsături sau lipsa apetitului alimentar. Acestea sunt simptome pe care mulți le trec cu vederea sau le pun pe seama stresului ori alimentației. În realitate, ele pot ascunde o infecție frecventă — Helicobacter pylori. În aproximativ jumătate dintre cazuri, această bacterie nu provoacă niciun simptom, însă, în timp, poate duce la afecțiuni serioase ale stomacului, inclusiv ulcer sau chiar cancer gastric. Vestea bună este că infecția poate fi depistată relativ simplu, inclusiv printr-o investigație modernă numită endoscopia digestivă superioară (video-gastroscopia), cu anestezie locală sau sedare profundă.

Inna Sîrbu, coach și specialist în știința vitaminelor, mineralelor și nutrienților, care își aprofundează studiile în medicina integrativă și preventivă, spune că astfel de investigații nu ar trebui amânate. Ea însăși a trecut recent printr-o gastroscopie, efectuată la Spitalul „Repromed” din Chișinău, și povestește experiența sa.
Ce este Helicobacter Pylori și cum se transmite?
Helicobacter Pylori este o bacterie în formă de curbă sau spirală, adaptată să trăiască în mediul acid al stomacului. Ea colonizează mucoasa gastrică sau a duodenului, prima porțiune a intestinului subțire și poate rămâne acolo ani la rând.
Infecția se transmite, de regulă, pe cale orală și este adesea dobândită încă din copilărie. În unele cazuri, consumul de apă nefiltrată poate contribui la răspândirea bacteriei.
Istoria descoperii infecției cu Helicobacter Pylori?
Mult timp, ulcerul gastric a fost pus pe seama stresului. Totul s-a schimbat în 1982, când cercetătorii australieni Barry Marshall și Robin Warren au demonstrat că, de fapt, bacteriile sunt principala cauză.
Marshall s-a infectat voluntar pentru a dovedi legătura, descoperire premiată cu Nobel în 2005, schimbând radical tratamentul. Pentru a convinge comunitatea medicală sceptică, Marshall a băut o cultură de H. pylori, dezvoltând gastrită, fapt care a confirmat ipoteza sa. Barry Marshall și Robin Warren au primit Premiul Nobel pentru Medicină pentru descoperirea rolului bacteriei în gastrită și ulcer.
Cum îți dai seama că ai infecția
De cele mai multe ori, infecția evoluează fără simptome. Atunci când apar, ele sunt ușor de ignorat: o durere în capul pieptului, balonări frecvente, greață sau lipsa poftei de mâncare. Uneori, apare senzația de plenitudine chiar și după mese mici.
În situații mai grave, pot apărea complicații, cum ar fi sângerările digestive, care se manifestă prin scaune negre.
Infecția este asociată cu gastrita cronică, ulcerul gastric sau duodenal și, în timp, poate crește riscul de cancer gastric sau limfom. Mai puțin cunoscut este faptul că poate avea efecte și în afara sistemului digestiv, fiind legată de anemie, deficit de vitamina B12 sau anumite afecțiuni hematologice.
Chiar și respirația urât mirositoare (halitoza), atunci când nu are cauze dentare, poate avea legătură cu această bacterie.
Cum se stabilește diagnosticul
Astăzi, infecția cu Helicobacter pylori poate fi depistată prin mai multe metode. Există teste simple, precum cel respirator cu uree sau analiza scaunului, dar și analize de sânge care pot indica prezența anticorpilor.
Una dintre cele mai precise metode rămâne însă gastroscopia. Aceasta permite medicului să vadă direct mucoasa stomacului și, dacă este nevoie, să preleveze biopsii pentru confirmarea diagnosticului. De asemenea, pot fi efectuate teste rapide pentru depistarea bacteriei.
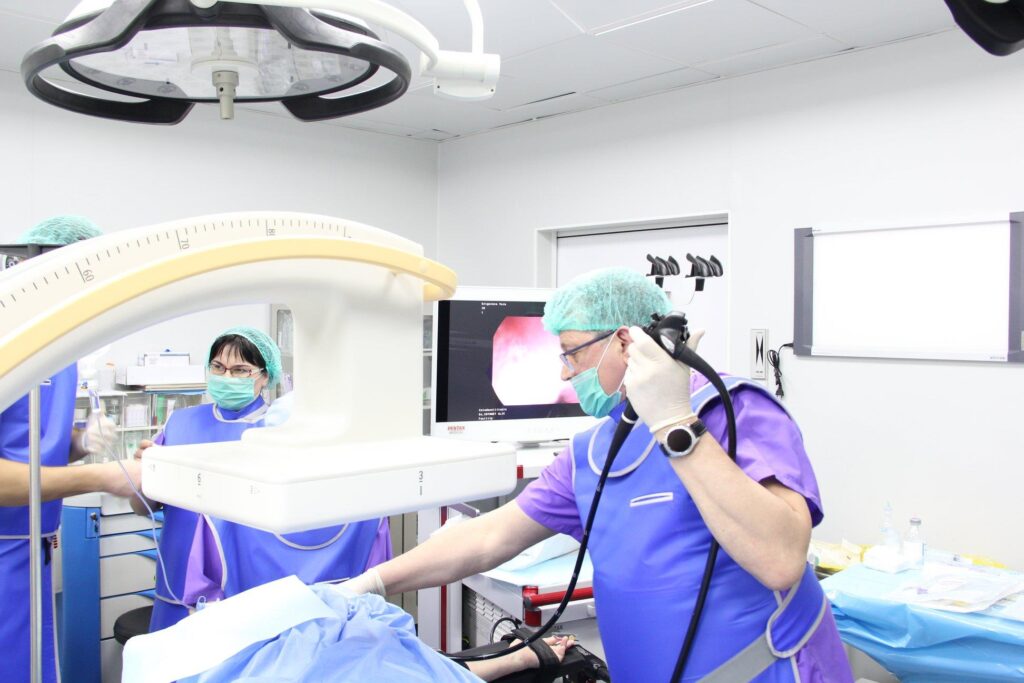
Gastroscopia: cât de complicată este această procedură
Deși mulți pacienți se tem de această procedură, în realitate ea nu este dureroasă, ci doar ușor neplăcută. La început poate apărea o senzație de sufocare, însă respirația nu este afectată.
Pentru a reduce disconfortul, se folosește anestezie locală, iar la dorința pacientului procedura poate fi efectuată cu sedare profundă, cu Propofol, care induce un somn de scurtă durată. În acest caz, pacientul este evaluat în prealabil de un medic anestezist.
În mod obișnuit, investigația durează între 10 și 15 minute, dar poate fi prelungită dacă sunt necesare biopsii sau intervenții endoscopice.
Ce trebuie să știi înainte de investigație
Pentru ca procedura să se desfășoare în siguranță, stomacul trebuie să fie complet gol. Asta înseamnă că nu trebuie să mănânci cu cel puțin 8 ore înainte și să nu bei lichide cu 4–6 ore înainte. În ziua investigației sunt interzise cafeaua, fumatul și guma de mestecat.
Dacă aceste reguli nu sunt respectate, există riscul ca medicul să nu poată vizualiza corect mucoasa sau, mai grav, să apară complicații precum aspirația alimentelor în plămâni. În astfel de cazuri, procedura este amânată.
La Spitalul „Repromed”, pacienții care optează pentru sedare sunt supuși și unei electrocardiograme, pentru a verifica starea inimii înainte de procedură.
Pentru Inna Sîrbu, decizia de a face gastroscopia a venit firesc, ca parte a unui control preventiv.
„La Spitalul „Repromed” găsiți profesioniștii care tratează fiecare pacient cu respect. Am avut emoții, dar nu față de procedură, ci mai degrabă de montarea cateterului”, spune ea.
Specialiștii explică faptul că anestezia modernă este sigură, iar substanțele utilizate sunt eliminate rapid din organism. În multe cazuri, pacienții își pot relua activitatea la scurt timp după investigație.
„Procedura este recomandată, în general, după 35 de ani, însă, având în vedere că infecția apare tot mai devreme, poate fi indicată și după 30 de ani, o dată pe an, la recomandarea medicului”, precizează Inna Sîrbu.
La rândul său, medicul anestiziolog-reanimatolog Tatiana Țurcan subliniază că sedarea profundă asigură confortul pacientului și permite o examinare mai detaliată. În timpul procedurii, funcțiile vitale sunt monitorizare permanent, inclusiv pulsul și nivelul de oxigen.
„Pacienții când fac fibrogastrododienoscopie au senzații de sufocare de greață, de vomă. De aceea este de preferat, atât pentru pacient, cât și pentru medicul endoscopist de a efectua cu anestezie generală. Aceasta asigură confortul pacientului, scoate durerea și anxietatea. În plus, asigură medicului posibilitatea o examinare mai detaliată a sistemului digestiv, inclusiv pentru determinarea unor polipi cei ce nu pot fi văzuți sau nu pot fi observați atunci când se face fără anestezie generală”, a declarat medicul.

Există totuși și contraindicații, cum ar fi alergia la propofol sau anumite afecțiuni cardiace și respiratorii severe. Reacțiile adverse pot include scăderea tensiunii arteriale sau a frecvenței respiratorii, motiv pentru care prezența medicului anesteziolog este esențială.
Doctorul chirurg oncolog-proctolog Nicodin Belev explică rolul acestei investigații:
„Gastroscopia ne ajută să confirmăm sau să excludem o patologie a stomacului. Dacă depistăm o formațiune, este necesară biopsia pentru un diagnostic sigur.”
După procedură, recuperarea este rapidă.
„Nu am simțit niciun disconfort. Totul a durat aproximativ 10 minute și am primit imediat rezultatele. Nu am Helicobacter pylori. Mulțumesc, medicilor de la Repromed pentru atitudine, pentru responsabilitate, pentru profesionalism și în genere pentru tot”, spune Inna Sîrbu.
Ce poate depista gastroscopia
- refluxul gastroesofagian și complicațiile refluxului (hernii hiatale, esofagite, esofag Barrett, etc.);
- varice esofagiene sau gastrice la pacienții cu ciroză hepatică;
- ulcerele sau eroziunile: leziuni ale mucoasei gastrice sau duodenale;
- excrescenţele anormale: polipii pediculați sau sesili (plați);
- tumorile digestive benigne sau maligne (cancerul esofagian sau gastric, rar duodenal);
- suferințele stomacului operat.
De asemenea, medicii folosesc endoscopia superioară pentru alte proceduri diagnostice sau terapeutice:
- obţinerea unei biopsii: prelevarea unei mostre de ţesut pentru obținerea unui diagnostic de certitudine;
- teste rapide ureazice pentru infecția Helicobacter pylori, după prelevarea de biopsii gastrice;
- oprirea hemoragiilor din varice esofagiene / gastrice prin scleroterapie sau aplicare de ligaturi elastice;
- oprirea hemoragiilor ulceroase sau de altă cauză;
- tratamentul endoscopic al stenozelor care pot fi dilatate;
- rezecții endoscopice de polipi sau la nivelul mucoasei (rezecții mucozale).
Cum se tratează infecția
Tratamentul infecției cu Helicobacter pylori presupune, de regulă, o combinație de două sau trei antibiotice, alături de medicamente care reduc aciditatea gastrică (inhibitori de pompă de protoni).
Schema standard durează 14 zile, dar poate fi adaptată în funcție de fiecare pacient. Este esențial ca tratamentul să fie urmat până la capăt, pentru a preveni rezistența bacteriei la antibiotice.
Monitorizarea se face sub supravegherea medicului gastroenterolog, care stabilește cea mai potrivită abordare pentru fiecare caz.